
Ggz in de praktijk
Goede zorg aan je patiënten met psychische klachten is een groot deel van je vak. Wat kunnen jij en je POH-ggz zelf doen? En wanneer verwijs je door? En wat als je stuit op wachtlijsten, of niet kunt doorverwijzen? Hier vind je uitleg, instrumenten, ons standpunt en inzicht in samenwerkingsafspraken met andere beroepsgroepen.
Samenwerken in mentale gezondheidsnetwerken
Patiënten met complexe psychische problematiek moeten eerder op de juiste plek zorg krijgen. In het Integraal Zorgakkoord is afgesproken dat huisartsen, ggz en sociaal domein daarvoor regionaal gaan samenwerken in Mentale Gezondheidsnetwerken. Er is een landelijke werkwijze vastgesteld die in 2024 regionaal wordt uitgewerkt.
Visie Huisartsenzorg voor patiënten met psychische problematiek
In de nieuwe visie ‘Huisartsenzorg voor patiënten met psychische problematiek’ beschrijven we de rol van de huisartsenzorg in de zorg voor mensen met psychische klachten en wat er nodig is om deze rol goed te kunnen uitvoeren. De essentie: psychische huisartsenzorg moet bovenal huisartsenzorg blijven. De visie is gezamenlijk ontwikkeld door InEen, LHV, NHG en psyHAG.

Aanbod huisartsenzorg voor patiënten met psychische problematiek
Wat kan je als huisarts en POH-ggz wel en niet doen voor patiënten met psychische klachten? Wat valt er onder het basisaanbod? En wanneer verwijs je door? We zetten het hieronder kort voor je op een rij.
Je hebt als huisarts een sleutelrol voor je patiënten met psychische klachten, als vertrouwensarts, eerste aanspreekpunt, poortwachter en behandelaar. Veel psychische klachten worden immers als eerste aan je gepresenteerd.
Je levert basis huisartsgeneeskundige zorg aan je patiënten met psychische, psychosomatische, of psychosociale problematiek. Je maakt een inschatting van de aard en ernst van de problematiek van jouw patiënt. Zo mogelijk behandel en begeleid je – met ondersteuning van de POH-ggz – de patiënt zelf binnen de huisartsenzorg. Dat geldt voor patiënten met lichte en veelvoorkomende aandoeningen. Wat betreft psychische en sociale problemen zijn dat in de huisartsenpraktijk vooral angstklachten en depressieve gevoelens. Patiënten met meer complexe psychische aandoeningen verwijs je – in overleg met de patiënt – door naar andere zorgverleners in de basis ggz of gespecialiseerde ggz.
Uitgangspunt is dat je alléén huisartsenzorg biedt. Niet meer en niet minder, ook voor je patiënten met een psychische klacht of aandoening.
Je kunt ervoor kiezen om in de praktijk binnen de huisartsgeneeskundige zorg, aanvullend aanbod te organiseren voor jouw patiënten met psychische problematiek. Dat kan op twee manieren:
- Programmatische zorg voor patiënten met specifieke psychische klachten, of aandoeningen. Zoals voor patiënten met een matig ernstige depressie, of angststoornis (bijvoorbeeld ondersteunende gesprekstherapie).
- Begeleiding van chronische psychiatrische patiënten in een stabiele fase, in nauw overleg met de behandelaar in de basis of gespecialiseerde ggz. Hierbij zijn randvoorwaarden essentieel, zoals goede samenwerkingsafspraken met de ggz. Zodat bij verergering van de klachten of crisis, onmiddellijke consultatie of behandeling binnen de ggz mogelijk is. Ben of voel je je onbekwaam om de begeleiding van deze patiënt(en) op je te nemen? Dan verwijs je voor de begeleiding door naar de ggz.
De POH-ggz heeft een belangrijke rol bij de uitvoering van aanvullend aanbod.
In het complete Aanbod huisartsenzorg voor patiënten met psychische problematiek vind je alle informatie en randvoorwaarden.
Verwijzen naar ggz
Als je patiënt meer nodig heeft dan huisartsenzorg, verwijs je door naar maatschappelijk werk, de generalistische basis-ggz, of de gespecialiseerde ggz.
Voor verwijzing naar de ggz geldt:
- Je maakt bij verwijzing de inschatting of de patiënt het beste geholpen wordt in de generalistische basis-ggz, of in de gespecialiseerde ggz. En je verwijst naar de betreffende zorgaanbieder.
- Voor de ggz hoef je geen indicatie voor de zorgzwaarte te geven. Je hoeft als huisarts dus niet aan te geven of een patiënt een kort, middel, intensief of chronisch traject in de ggz nodig heeft. Die inschatting maakt de zorgverlener in de ggz.
- Als de patiënt wordt overgedragen van de generalistische basis-ggz, naar de gespecialiseerde ggz – en omgekeerd – is daarvoor geen doorverwijzing van je als huisarts nodig. Een melding aan jou volstaat.
Verwijs je een patiënt door naar de ggz, maar is er een wachtlijst? Jouw patiënten kunnen dan bij hun zorgverzekeraar terecht, voor zorgadvies en wachtlijstbemiddeling. De zorgverzekeraars zijn daarvoor een gezamenlijk platform gestart: www.mijnzorgverzekeraar.nl. Je kunt patiënten daarnaar verwijzen.
Het is van belang dat je als huisarts een duidelijke vraag formuleert aan de ggz, zie daarvoor de NHG-richtlijn voor de inhoud van de verwijsbrief. In de digitale envelop die daarbij hoort staan de gegevens die nodig zijn voor de ggz-aanbieder en de zorgverzekeraar voor de administratieve afhandeling. De zorgverzekeraar heeft dus niet de gehele verwijsbrief nodig.
Het NHG heeft samen met de ggz-partijen een aantal richtlijnen voor samenwerking opgesteld. Deze richtlijnen zijn ook een goed uitgangspunt voor een regionaal gesprek tussen huisartsenzorg en ggz-partijen.
Bekijk hier de richtlijnen voor samenwerking tussen huisartsen en ggz.
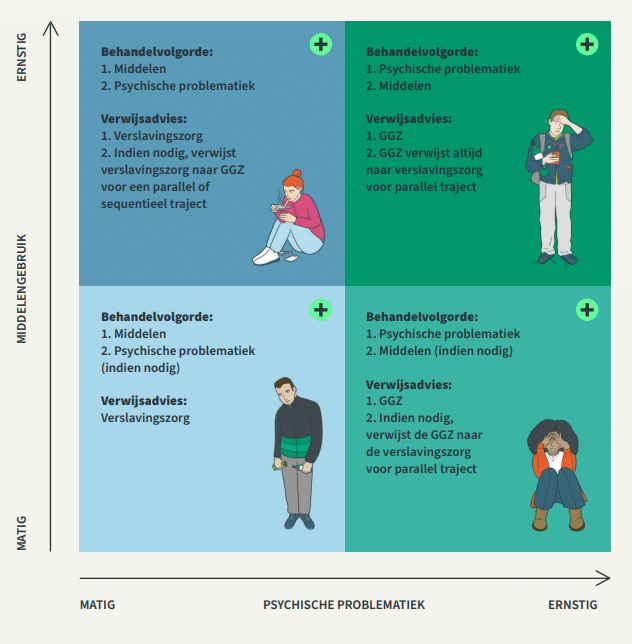
Hoe verwijs je patiënten met zowel psychische als verslavingsproblemen. Naar welke instantie moet je eerst verwijzen: de verslavingszorg of de ggz? En wat doe je als verslavingszorg en ggz naar elkaar verwijzen of de patiënt terugverwijzen naar de huisarts.
De stuurgroep ‘Toegankelijkheid en wachttijden ggz’ heeft een factsheet ontwikkeld als hulpmiddel voor de huisarts. Het factsheet laat zien welk verwijsadvies passend is bij de verschillende typen middelengebruik en psychische problematiek.
Je kunt de zorgaanbieder waarnaar je verwijst wijzen op dit factsheet, mochten zij de zorg ten onrechte niet oppakken, terwijl dat wel de bedoeling is.
Download het Hulpmiddel verwijzing bij middelengebruik en psychische problematiek

Verwijsafspraken met de ggz
Om de (administratieve) druk op de huisarts zoveel mogelijk te verminderen zijn er afspraken gemaakt over wanneer een verwijzing van de huisarts noodzakelijk is.
Kort gezegd is je verwijzing nodig:
- Bij de start van diagnostiek en behandeling.
- Bij terugval van dezelfde zorgvraag na 365 dagen (gespecialiseerde ggz).
- Na verstrijken van 365 dagen in zorg (m.u.v. chronische patiënten) en wanneer sprake is van nieuwe zorgvraag (generalistische basis-ggz).
- Bij doorverwijzing binnen de ggz hoef je als huisarts geen verwijsbrief te maken.
Rol van de POH-ggz
De POH-ggz biedt huisartsenzorg aan patiënten met lichte ggz-problematiek. Dat gebeurt volgens de richtlijnen van het NHG. Daardoor kun je veel meer patiënten laagdrempelig helpen.
De POH-ggz kan bijvoorbeeld ondersteuning bieden bij: probleemverheldering, opstellen vervolgstappenplan, psycho-educatie of preventie. Het is belangrijk dat de POH-ggz enkel huisartsenzorg biedt, ook aan patiënten met psychische klachten. Wees daar als begeleidend huisarts alert op. Wanneer een POH-ggz de grenzen van huisartsenzorg overschrijdt, zitten daar risico’s aan. Je bent als supervisor dan verantwoordelijk en aansprakelijk.
Bekijk hier het functieprofiel POH-ggz
Informatiemateriaal over POH-ggz
Het Trimbos Instituut heeft samen met de LHV, Mind en de Landelijke Vereniging POH-ggz informatiemateriaal ontwikkeld voor mensen met mentale klachten die de weg naar de POH-ggz minder goed weten te vinden. Bijvoorbeeld mensen met een niet-westerse migratieachtergrond, een lagere sociaaleconomische positie en ouderen. Het informatiemateriaal bestaat uit een online flyer en beeldverhaal en is beschikbaar in Nederlands, Engels, Arabisch en Turks.
Wachttijden in de ggz
Er zijn nog altijd lange wachttijden voor patiënten die zorg nodig hebben van de ggz. De wachttijden hebben grote impact op de huisartsenzorg. Patiënten die op de wachtlijst staan, komen vaak bij de huisarts en/of poh-ggz om die wachttijd te overbruggen. Dat gaat weer ten koste van de tijd die beschikbaar is voor patiënten met lichte psychische klachten die binnen de huisartsenpraktijk kunnen worden geholpen. De verwachting is dat door de samenwerking in de mentale gezondheidsnetwerken patiënten sneller op de juiste plek hulp kunnen krijgen.
Daarnaast werken in alle regio’s taskforces aan de lokale problemen met wachtlijsten. Het regionale gesprek tussen huisartsen, ggz-aanbieders, patiënten en zorgverzekeraars is een belangrijke manier om de samenwerking te verbeteren.
Toolkit huisarts en ggz
De online Toolkit ggz bied je alle actuele informatie, tips en aanbevelingen die je nodig hebt bij het vervullen van jouw rol als huisarts. Ben je bijvoorbeeld op de hoogte van de ontwikkelingen rond e-health en consultatie. Maar ook ons advies om aanvullend aanbod voor chronische psychiatrische patiënten in een stabiele fase, alléén op te pakken als je je daar bekwaam genoeg voor voelt. Als dat niet zo is, of het ontbreekt je aan tijd, dan verwijs je voor de begeleiding door naar de ggz.
Onze standpunten en acties
Wij vinden het belangrijk dat:
- De POH-ggz bij het inschatten van psychische klachten en het verwijzen – net als jij – volstrekt onafhankelijk blijft van zorgaanbieders waarnaar mogelijk wordt verwezen.
- Elke huisarts voldoende uren ondersteuning door de POH-ggz heeft, passend bij de omvang van de patientenpopulatie. Hiervoor kun je het POH-ggz rekenmodel gebruiken.
- De POH-ggz enkel huisartsenzorg biedt. Zie bij de afbakening van taken het functieprofiel POH-ggz.
- De POH-ggz laagdrempeling toegankelijk blijft. Dat kan alleen als de ggz ook voldoende capaciteit heeft, om jouw patiënten met meer complexe problematiek die de huisartsenzorg te boven gaat, goed en tijdig op te vangen bij een doorverwijzing.
Wat doen we voor jou?
We communiceren over het belang van de functie van POH-ggz, binnen de grenzen van de huisartsenzorg en op basis van de NHG richtlijnen. Daarmee temperen we ook de verwachtingen van de POH-ggz die er zijn naar buiten toe.
Bij de LHV krijgen we met enige regelmaat signalen van huisartsen die patiënten niet verwezen krijgen.
Vooral patiënten met specifieke aandoeningen, zoals bepaalde autistische stoornissen, moeten vaak maanden wachten. Dat is zeer zorgelijk omdat dit ten koste gaat van de tijd die beschikbaar is voor patiënten met lichte psychische klachten die binnen de huisartsenpraktijk kunnen worden geholpen.
In alle regio’s werken taskforces aan de lokale problemen met wachtlijsten. Het regionale gesprek tussen huisartsen, ggz-aanbieders, patiënten en zorgverzekeraars is een belangrijke manier om de samenwerking te verbeteren.
Wat doen we voor jou?
We zitten in de Stuurgroep Wachttijden ggz. Daarin brengen wij steeds nadrukkelijk het perspectief van de huisarts in om helder te maken waar je tegenaan loopt.
Je kunt een patiënt met ernstige psychische problematiek begeleiden die na een behandeling door een specialist goed is ingesteld en stabiel is. Deze begeleiding is basis huisartsenzorg maar kan alleen worden geboden onder een aantal voorwaarden. Voorwaarde is dat je de patiënt meteen terug kunt verwijzen naar de gespecialiseerde ggz als zich opnieuw problemen voordoen. Dat kan alleen als er een afspraak is dat een patiënt zonder wachtlijst kan worden terugverwezen. Hiervoor moet een afspraak worden gemaakt met de ggz-instelling. En het medicatiebeleid moet duidelijk zijn. Dit werkt net als in de somatiek: hartpatiënt krijgt na behandeling door cardioloog en een stabiele periode met begeleiding door de huisarts opnieuw acute ernstige hartklachten, huisarts verwijst terug naar de cardioloog.
Ben je of voel je je onbekwaam om de begeleiding van deze patiënt op zich te nemen, dan wordt de begeleiding binnen de ggz gedaan. Dat geldt ook voor het voorschrijven van medicatie zoals antipsychotica en lithium, dat doe je alleen als je je daartoe bekwaam acht en er goede samenwerkingsafspraken zijn met de ggz.
Jouw begeleiding is vraaggestuurd (reactief): op basis van de vraag van de patiënt kun je zorg bieden. Komt de patiënt niet naar het spreekuur dan roep je de patiënt niet proactief op. Wel bied je uiteraard de huisartsenzorg zoals beschreven in de NHG-richtlijnen en vraag je patiënten bij je terug te komen als je dat noodzakelijk acht. Je kunt niet alle patiënten in beeld hebben die langdurig zijn opgenomen. Wat de ggz-patiënten betreft is er in de ernstig psychiatrische groep soms ook sprake van zorgmijdend gedrag, waardoor je hen lang niet altijd in beeld zult hebben.
Wetten ggz
Welke wetten zijn van invloed op jouw werk als huisarts? We lichten het hier toe voor thema ggz.
Vanaf 1 januari 2021 hebben mensen die vanwege hun psychiatrische stoornis blijvend behoefte hebben aan permanent toezicht – of aan 24 uur per dag zorg in de nabijheid – recht op zorg uit de Wet langdurige zorg (Wlz). Deze patiëntengroep woont in toenemende mate geclusterd in een (kleinschalige) woonzorginstelling. In onze LHV-leidraad Patiënten met psychiatrische stoornis met Wlz-indicatie lees je waar je als huisarts rekening mee moet houden en welke keuzes je hebt.
Als je in jouw praktijk patiënten hebt met een psychische aandoening, kun je te maken krijgen met de wet rond ‘onvrijwillige zorg’. Deze wet regelt de voorwaarden waaronder tegen iemands wil in zorg verleend mag worden. Onvrijwillige zorg is geen huisartsenzorg. Bij thema Onvrijwillige zorg lees je wat deze wet betekent voor je werk als huisarts en wat de LHV hierin doet.
Bekijk ook
Handige pagina’s en producten
- Mentale gezondheidsnetwerken
- Visie Huisartsenzorg voor patiënten met psychische problematiek
- Toolkit ggz
- Digitale envelop ggz
- Aanbod Huisartsenzorg voor patiënten met psychische problematiek
- LHV-leidraad Patiënten met psychiatrische stoornis en Wlz-indicatie
- Functie- en competentieprofiel voor POH-ggz
- Beeldverhaal POH-ggz
- Flyer POH-ggz
- Website In je bol
Meer nieuws
Jongeren komen regelmatig met lichte of vage klachten: stress, onzekerheid, piekeren. Formele zorg kan dan al snel te groot of
Voor het Tweede Kamerdebat ggz op 15 april a.s. vraagt de LHV aandacht voor het waterbedeffect dat ontstaat als de
Op 4, 6, en 21 november kun je als huisarts deelnemen aan het webinar Beleid & Bekostiging. Tijdens dit webinar
Meer weten?
Heb je meer vragen over ggz in de huisartsenpraktijk? Jelly Hogendorp, LHV-beleidsadviseur, staat je graag te woord.

